دکتر محسن نراقی متخصص برجسته گوش و حلق و بینی در گفتو گوی اختصاصی با «دنیای سلامت» تشریح کرد؛
کمشنوایی یا ناشنوایی میتواند زندگی افراد را تحتتاثیر قرار دهد. افزون به محرومیت از این نعمت خدادادی و اضطراب ناشی از آن، کمشنوایی میتواند مشکلاتاجتماعیاقتصادی فراوانی را برای فرد به بار آورد.
اختلال شنوایی میتواند روابط اجتماعی فرد را دچار اخلال کند، در نتیجه شناخت، تشخیص و درمان سریع آن بسیار حائز اهمیت است.
در این رابطه با دکتر محسننراقی، رئیس انجمن تحقیقات راینولوژی، جراح و متخصص گوش و حلق و بینی و عضو هیئت علمی دانشگاه علوم پزشکی تهران گفتوگو کردیم که در ادامه آمده است.
بهطور کلی علل کم شنوایی چگونه طبقهبندی میشوند؟
اشکالات شنوایی میتواند مادرزادی یا اکتسابی باشد.
هر کدام از این دو میتواند به انواع هدایتی، حسیعصبی، مختلط و مرکزی تقسیمبندی شود.
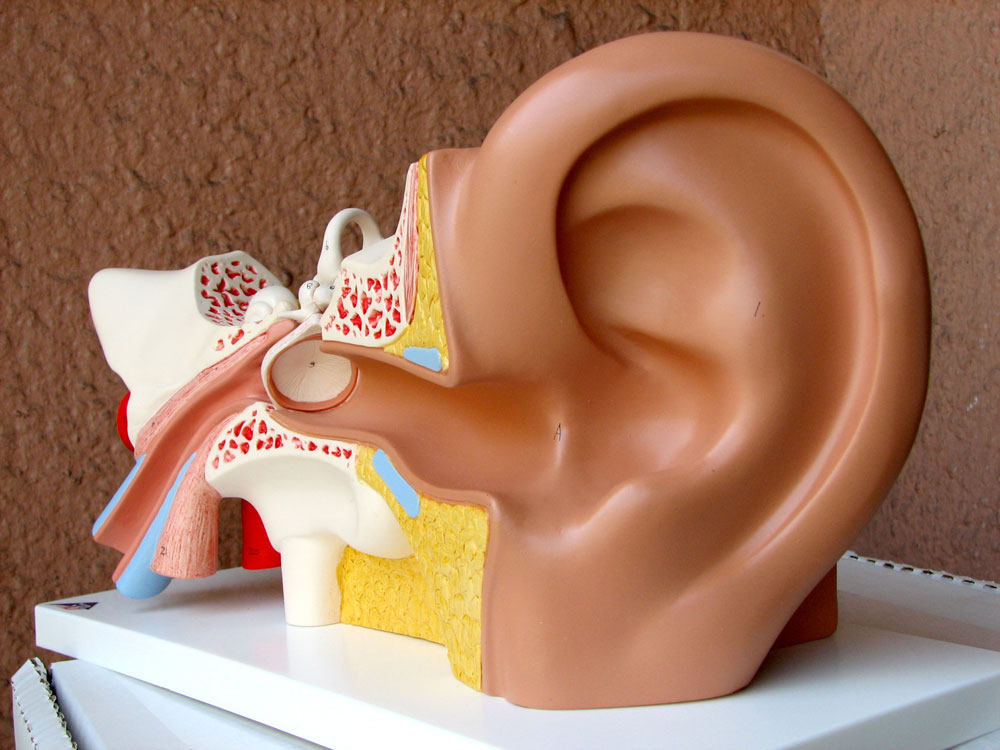
اختلالات شنوایی هدایتی مربوط به نارساییهای گوشخارجی، مجرای گوشخارجی، پرده تمپان یا فضای گوشمیانی و محتویاتاش است.
در نوع هدایتی تقویت و انتقال صدا به سمت گوشداخلی دچار اشکال میشود. اختلالات حسیعصبی ازنارساییهای حلزون، عصب آکوستیک یا راه شنوایی مرکزی ناشی میشود.
در نوع مختلط نیز آمیختهای از مشکلات فوق وجود دارد. اختلالات شنوایی مرکزی مربوط به اختلالاتی در مغز است که تجزیه و تحلیل طبیعی اطلاعات شنوایی را دچار اشکال میکند.
کمشنوایی اکتسابی ممکن است تدریجی یا ناگهانی باشد. کمشنوایی ناگهانی یکی از فوریتهای پزشکی است که نیازمند ارزیابی و درمان سریع است.
گرچه کمشنوایی ناگهانی ممکن است ناشی از اشکالاتی در گوش خارجی یا میانی باشد (اختلال هدایتی)، اما بیشتر موارد آن مربوط بهاختلال حسیعصبی است که به سکته گوش هم معروف است.
در این صورت، کمشنوایی دراکثر موارد یکطرفه است، اما کمشنوایی دو طرفه نیز دیده شده است.
سکته گوش به چه حالتی اطلاق میشود؟
سکته گوش یا به اصطلاح علمیتر «کری ناگهانی» حالتی است که در آن شخص در مدت کوتاهی شنوایی خود را از دست میدهد و این از دست دادن شنوایی در اثر آسیب سیستم گوش داخلی است نه صدمه به پرده گوش.
از نظر شدت افت شنوایی 3۰ دسیبل در بیش از دو فرکانس و در کمتر از سه روز در حالتی که دلیل مشخصی برای کمشنوایی حسیعصبی ناگهانی پیدا نشود، کری ناگهانی تلقی میشود.
عوامل ایجادکننده سکته گوش کداماند؟
هر چند دلایل مختلفی را برای پیدایش کری ناگهانی ذکر میکنند اما در اکثر موارد دلیل خاصی برای آن پیدا نمیشود.
عوامل ویروسی، ضایعات عروقی یا پارگی غشای حلزونی به عنوان شایعترین دلایل احتمالی کمشنوایی حسیعصبی شناخته شدهاند.
محتملترین فرضیه، کاهش یافتن خونرسانی یا اکسیژنرسانی به سلولهای حساس گوش داخلی است.
اما فرضیههای متعدد دیگری مانند بیماریهای سیستم ایمنی یا التهاب ناشی از ویروسها نیز به شدت مطرح است.
سکته گوش با چه علائمی بروز میکند؟
اکثر مبتلایان به کری ناگهانی بعد از بلند شدن از خواب برای اولین بار متوجه سنگینی گوش میشوند.
گاهی با قرار دادن گوشی تلفن یا هدفون بر روی گوش خود، برای اولین بار متوجه افت شنوایی خود میشوند.
بعضی دیگر از ابتدا با احساس صداهای بلند یا وز وز در گوش شروع شده و بعد متوجه افت شنوایی میشوند.
چه افرادی و در چه سنینی بیشتر در معرض ابتلا به سکته گوش هستند؟
زن و مرد هردو مبتلا میشوند اما بیشتر در سنین جوانی و میانسالی رخ میدهد.
در سکته گوش چه زمینههایی باید مورد بررسی قرار گیرد؟
تهیه شرح حال کامل از بیماران دچار اختلال شنوایی حیاتی است، اما بیماریهای ویروسی باید مورد توجه قرار گیرند.
در مورد ضربات وارد آمده به سر یا دستگاه شنوایی، در معرض صدای نابههنجار قرار گرفتن یا استفاده از داروهای اتوتوکسیک باید پرسیده شود. معاینه گوش و نواحی وابسته به آن ضروری است.
ارزیابی ادیولوژیست، پزشک را در تشخیص نوع و شدت اختلال شنوایی و پایهگذاری تشخیص افتراقی یاری میدهد. البته روشهای تصویربرداری ممکن است مورد نیاز باشد.
کمشنوایی ناگهانی به ارزیابی فوری و دقیق دستگاه شنوایی نیازمند است. در شرح حال باید وضعیت شنوایی پیشین، عوامل مستعدکننده، بیماریهای سیستمیک زمینهای مانند بیماریهای قلبیعروقی، دیابت، افزایش فشار خون، حساسیتها، بیمارهای ویروسی و داروهای مصرفی به عنوان عوامل ایجاد کننده کمشنوایی مدنظر قرار گیرد. همچنین معاینه عصبی و گوشها باید انجام پذیرد.
دوره طلایی درمان سکته گوش چه زمانی است و بیمار تا چه زمانی برای مراجعه به پزشک فرصت دارد؟
مبتلایان به کاهش شنوایی ناگهانی بعد از تشخیص باید بلافاصله و به طور اورژانسی تحت درمان قرار گیرند.
برای برطرف کردن این مشکل، درمان جراحی وجود ندارد اما درمان دارویی ممکن است کمک کننده باشد.
هر چه قدر فرد مبتلا به کاهش شنوایی، زودتر تحت درمان دارویی قرار گیرد، شانس بهبود شنوایی وی افزایش مییابد.
چه درمانها و داروهایی برای سکته گوش انجام میشود؟
استروئیدها مقبولترین داروی کاربردی در کری ناگهانی هستند.
عمل اختصاصی کورتیکواستروئیدها در کری ناگهانی مشخص نیست، اما در بهبود بیمارانی که دچار عفونت، التهاب یا بیماریهای وابسته به سیستم ایمنی شدهاند، مؤثر است.
گرچه روشهای درمانی متفاوت است، از آستروئید با دوز بالا استفاده میشود. اگر بهبودی مشهود بود، درمان ممکن است تا مدتی ادامه یابد و پس از آن، آرام آرام قطع شود.
بسیار حائز اهمیت است که به خاطر احتمال عوارض آستروئید، وضعیت بیمار را به دقت تحتنظر داشت.
در سکته گوش بیمار تا چند درصد بهبود مییابد؟
شنوایی یکسوم از بیماران به تدریج در عرض چند روز کاملاً به حد طبیعی برمیگردد.
کاهش شنوایی حدود یکسوم از بیماران به تدریج بهتر میشود اما به حد قبلی بر نمیگردد و یکسوم بیماران هم هیچ بهبودی در کاهش شنوایی نخواهند داشت.
اگر شروع کاهش شنوایی با سرگیجه شدید همراه باشد و میزان افت شنوایی نیز خیلی شدید باشد، احتمال بهبودی کمتر میشود.
هر چقدر زمان شروع علائم تا شروع بهبودی طولانیتر باشد، احتمال بهبودی کمتر میشود.
در حالتی که بهبودی آغاز شود، معمولاً در عرض چند روز بهبودی کامل میشود.
سایر علل شایع اختلال شنوایی کداماند؟
این علل را میتوان برحسب این که از کدام قسمت گوش منشأ گرفته باشند، تقسیم بندی کرد:
در بخش اول، علل با منشأ گوش خارجی، موجب اختلال شنوایی هدایتی میشود و شامل موارد ذیل است:
الف) جرم گوش (سرومن) سفت شده یا جسم خارجی: یکی از شایعترین علتهای کمشنوایی، سفت و سخت شدن سرومن است.
غدد سرومن در دیواره مجرای شنوایی خارجی قرار گرفتهاند. ترشحات این غدد با ترشحات سباسه غدد مجاور فولیکولهای مو در هم میآمیزند تا سرومن تشکیل شود.
سرومن لایه محافظ مومی را شکل میدهد.
در بعضی افراد تولید سرومن بیش از حد معمول است که موجب انسداد مجرای گوش میشود. جسم خارجی نیز میتواند منجر به انسداد شود.
ب) ناهنجاریهایلاله گوش: برخی از ناهنجاریهای لاله گوش بسیار شدیداند و در رسیدن صدا به پرده تمپان، ایجاد اختلال میکنند.
در برخی ناهنجاریهای شدید، مجرا و لاله وجود ندارد یا دارای سوراخ نیستند.
ج) عفونتها یا تومورها: گوش خارجی ممکن است محلی برای عفونتها باشد. در این عفونتها به دلیل تجمع چرک و تکههای پوستهریزی شده، کمشنوایی ایجاد میشود.
اگر تومور، مجرا را مسدود کند یا موجب انباشته شدن پوستهها شود، ممکن است کمشنوایی هدایتی ایجاد شود.
در بخش دوم علل با منشأ گوش میانی موجب اختلال شنوایی هدایتی میشوند و شامل موارد زیر هستند:
الف) تجمع مایع در گوش میانی: این حالت شایعترین علت کمشنوایی هدایتی در کودکان است.
در صورت وجود مایع در فضای گوشمیانی، وظایف انتقالی و تقویت صدای پرده تمپان و استخوانچهها دچار اشکال میشود.
کمشنوایی خفیف تا متوسط شایعترین تظاهر این بیماری است. کمشنوایی ممکن است دارای نوسان باشد یا با احساس پری گوش همراه باشد.
درمان ناکافی اتیت میانی چرکی حاد از مهمترین علل افزایش شیوع این بیماری در سالهای اخیر است.
اختلال عملکرد شیپور استاش یکی از عوامل زمینهای شایع است.
ب) اتیت میانی حاد: اتیت میانی حاد معمولاً پس از عفونت دستگاه تنفس فوقانی و به دنبال انسداد شیپور استاش رخ میدهد.
ج) اتیت میانی مزمن: اتیت میانی مزمن به طور کلی به عفونتی گفته میشود که از مدت زمان نسبتاً طولانی وجود داشته و تغییرات بافتی و عملکردی غیر قابل برگشتی را ایجاد کرده است.
د) تومورها: در گوش میانی، ضایعات خوشخیم، بسیار شایعتر از ضایعات بدخیم هستند و ممکن است موجب کمشنوایی هدایتی شوند.
س) اتواسکلروز: اتواسکلروز شایعترین علت کمشنوایی هدایتی در افراد بالغ است. اتواسکلروز در سفید پوستان بیشتر از سیاهپوستان دیده شده است.
زنان دو برابر مردان دچار این عارضه میشوند و هر دو گوش معمولاً گرفتار خواهد شد.
اتواسکلروز موجب چسبیدن پیش رونده پایک استخوان رکابی به دریچه بیضی میشود. اتواسکلروز در اوایل بزرگسالی، کمشنوایی هدایتی یکطرفه یا اغلب دوطرفه را تجربه میکنند.
گرچه کمشنوایی ناشی از اتواسکلروز معمولاً از نوع هدایتی است، ممکن است حلزون درگیر شود و در نتیجه کمشنواییحسیعصبی نیز ایجاد شود.
پس ممکن است بیماران دچار کمشنوایی هدایتی، حسیعصبی یا مختلط شوند. اتواسکلروز قسمت هدایتی، توسط عمل جراحی قابل اصلاح است.
در این نوع جراحی که استاپدکتومی نام دارد، استخوان رکابی برداشته و به جای آن پروتز ظریفی بین دریچه بیضی و استخوان سندانی گذاشته میشود.
استفاده از سمعک نیز موفقیتآمیز است.
ص) اختلال شنوایی هدایتی ناگهانی: این نوع کمشنوایی ممکن است به دنبال تغییر ناگهانی فشار هوا منجر به خونریزی در گوش میانی، سوراخ شدن پرده تمپان، یا عفونت شدید گوشمیانی ایجاد شود.
این حالت معمولاً با احساس پری در گوش و وز وز گوش همراه است.
وارد شدن ضربه به کنار سر، ممکن است موجب از هم گسستگی اتصالات استخوانچههای گوشمیانی با یا بدون سوراخ شدن پرده تمپان و خونریزی به درون فضای گوشمیانی شود و کمشنوایی هدایتی ناگهانی رخ دهد.
این نوع کمشنوایی معمولاً با گذشت زمان یا مداخله جراحی قابل برگشت است.
در بخش سوم علل با منشأ گوش داخلی است که: اختلال شنوایی حسیعصبی را در پی دارد. اختلال شنوایی حسیعصبی به سه طریق خود را نمایان میکند که شامل اختلال شنوایی مادرزادی، اختلال شنوایی دیررس در افرادی که پیدایش بیماری تدریجی است و اختلال شنوایی ناگهانی یا سکته گوش میشود.
الف) اختلال شنوایی مادرزادی: اختلال شنوایی مادرزادی به نوعی از اشکالات شنوایی اطلاق میشود که از بدو تولد وجود دارد. علت این نوع اختلال شنوایی از دلایل ژنتیک به ارث رسیده تا صدمات جنینی ناشی از عوامل ویروسی یا سمی، متغیر است.
ژنتیک به عنوان عامل ناشنوایی نیمی از کودکان دچار کری مادرزادی شناخته شده است.
کری مادرزادی غالباً با ناهنجاریهای دیگر دستگاههای بدن همراه است که اختلال شنوایی ممکن است اولین نشانه این سندرمها باشد.
به نظر میرسد که بیشتر اختلات شنوایی غیرسندرمی نیز منشأ ژنتیک دارند و به صورت ژن مغلوب به ارث میرسند.
عوامل مؤثر بر اختلال شنوایی مادرزادی شناخته شدهاند، بنابراین برای تشخیص باید ارزیابیهای اولیه انجام شود.
عوامل دخیل در اختلال شنوایی مادرزادی را قرار گرفتن جنین در معرض داروهای اتوتوکسیک، شرح حال اختلال شنوایی در اعضای خانواده، یافتههای بالینی نظیر وزن هنگام تولد پایینتر از حد طبیعی یا زردی که نیاز به تعویض خون داشته باشد، هیپوکسی طولانی و عفونتهای پیش از تولد سرخجه و پس از تولد نظیر مننژیت شامل میشود.
وقتی که این عوامل خطرساز وجود داشته باشد، انجام به موقع بیماریابی شنوایی، ضروری و الزامی است.
ناشنوایی باید در کمترین سن ممکن، تشخیص داده شود تا بتوان در طی دوره حیاتی تکامل قدرت تکلم به درمان دستگاه شنوایی، تکلم و قوه بیان پرداخت.
متأسفانه عادت رایج و رسوخ کرده در بین والدین و حتی پزشکان این است که شروع درمان را تا بزرگتر شدن کودکان به تأخیر میاندازند و چشم انتظار بهبود خود به خود میمانند.
چه حیف که اینچنین، فرصت گرانبها و طلایی درمان از دست میرود، چرا که ممکن است نبود تحریکات شنوایی کافی، به تکامل و بلوغ راه شنوایی مرکزی صدمه بزند. چه بسیار کودکانی که با چنین سادهاندیشیهایی به صدمات جبرانناپذیری گرفتار و تا آخر عمر مجبور به پرداخت تاوان اشتباهات دیگران شدهاند.
ب) اختلال شنوایی دیررس: ممکن است اختلالات شنوایی پدیدار شده در هر زمانی پس از تولد، منشأ ژنتیک یا غیرژنتیک داشته باشند.
انواع بیشماری از اختلالات شنوایی دیررس ارثی شناخته شدهاند. این نوع اختلالات شنوایی ممکن است با آنومالیهای دستگاههای دیگر نیز همراه باشد.
اختلالات شنوایی تأخیری اکتسابی، توسط عفونت، داروهای اتوتوکسیک، یا ضربه ایجاد میشود.
عفونتهای ویروسی که موجب ناشنوایی میشوند، شامل اوریون، سرخک، سرخچه، آبله مرغان، آنفولانزا و هرپس است.
مننژیت یکی از عوامل ایجاد کننده کمشنوایی اکتسابی در دوران کودکی است. پس از عفونت باکتریایی یا ویروسی ممکن است درجات مختلفی ازکمشنوایی یکطرفه یا دوطرفه رخ دهد.
ارزیابی سیستم شنوایی در کودکانی که مبتلا به مننژیت شدهاند، بسیار حیاتی است. داروهای اتوتوکسیک روشی برای درمان است.
بسیاری از داروهای رایج میتواند به گوش داخلی صدمه بزند. داروهای اتوتوکسیک اصلی شامل آمینو گلیکوزیدها، سالیسیلاتها، دیورتیکها، کینین، کینیدین و داروهای ضدنئوپلاسم است.
آمینوگلیکوزیدها شامل استرپتومایسین، جنتامایسین، کانامایسین، آمیکاسین، نئومایسین و توبرامایسین است.
میزان سمیت آنها متفاوت است و در این که بیشترین آسیب را به حلزون میزنند یا به سیستم تعادلی، با یکدیگر تفاوت دارند.
اثرات سمی اغلب با سطح سرمی افزایش یافته ناشی از تجویز طولانی مدت دارو و اشکال عملکرد کلیوی همراه آن، رخ میدهد.
به دلیل این که چنین داروهایی نفروتوکسیک نیز هستند، احتمال آسیب رساندن آنها زیاد است. نشانههای مسمومیت ممکن است در حین درمان ظاهر شود یا این که چند هفته تا چند ماه پس از توقف درمان متجلی شود.
کمشنوایی و از دست دادن عملکرد درست دستگاه تعادلی معمولاً دائمی است.
کمشنوایی معمولاً از فرکانسهای بالا شروع میشود.
از سوی دیگر مقادیر بالای سالیسیلات میتواند به وز وز گوش و کمشنوایی برگشتپذیر دوطرفه حسیعصبی در فرکانسهای مختلف منجر شود.
باور بر این است که مکانیسم این عمل بر اساس تداخل آنزیمی است.
بهبود به دنبال قطع دارو آغاز میشود. دیورتیکهایی نظیر اتاکرینیک اسید و فوروزماید به حلزون آسیب میرسانند و احتمال میرود که در پی مصرف آنها، کمشنوایی موقتی یا دائمی به بار آید.
مواد مورد استفاده در شیمی درمانی به ویژه سیسپلاتین میتوانند موجب از دست دادن شنواییشوند.
کینین و دیگر داروهای ضدمالاریا ممکن است موجب اختلالات شنوایی حسیعصبی شوند، البته این اختلالات شنوایی به دنبال مصرف طولانی مدت دارو و در اغلب برگشتپذیر است.
همچنین اختلالات شنوایی وابسته به صدا مطرح است که در معرض صدای بلند بودن به دلیل تخریب سلولهای مویی حلزون در درازمدت میتواند موجب اختلالات شنوایی شود.
اولین ماکزیمم کمشنوایی در حدود فرکانس 4000 هرتز است. زمانی که آسیب وارده پیشرفت میکند، فرکانسهای بالاتر و پایینتر نیز درگیر میشوند.
اولین مرحله اختلال شنوایی وابسته به صدا به عنوان شیفت موقت آستانه نامیده میشود. در مراحل اولیه، کاهش حساسیت به صدا معمولاً موقتی است، به مانند حالتی که پس از یک کنسرت موسیقی رخ میدهد.
در چنین شرایطی به دنبال از بین رفتن صدا، سطح شنوایی به حالت طبیعی بر میگردد. اگر سطح شنوایی به میزان اولیه نرسد، پس از تماسهای مکرر شیفت دائم آستانه ایجاد میشود.
ناشنواییهایی که در افرادی با شغلهای پر سر و صدا رخ میدهد، تاکنون زیانهای فراوانی را به بار آورده است. متاسفانه هیچ نوع درمانی برای این بیماران وجود ندارد و بهترین راه، پیشگیری است.
برای پیشگیری میتوان آزمونهای شنوایی دورهای در افراد شاغل در محیطهای پر سر و صدا با شدت صوت بیشتر از 85 دسیبل جهت کشف زودتر اختلالات انجام داد، از محافظهای صوتی گوش استفاده کرد یا ضوابط میزان مجاز تماس با صدای ممتد را رعایت کرد.
البته جامعه صنعتی و دولت در تلاش هستند تا قوانینی را جهت حمایت از این کارگران به تصویب رسانند.
در همین رابطه اختلالات شنوایی عملکردی نیز مطرح است که به نوعی اختلالات شنوایی اطلاق میشود که نشانی از نقایص ساختاری، مشهود نیست، دلایل کافی برای توجیه اختلال شنوایی وجود ندارد و پاسخهای شنوایی در آزمونهای انجام شده با سایر اطلاعات ما از سیستم شنوایی فرد مطابقت ندارد.
در بیماری با کمشنوایی وابسته به ضربه، شرح حال مشکوک یا اختلالات جسمیروانی و نیز در بیمارانی که احتمال کسب منفعت اجتماعی به دلیل کمشنوایی وجود دارد، باید این نوع کمشنوایی را به عنوان یکی از دلایل مدنظر قرار دهیم. آزمونهای شنوایی قابل اعتماد متعددی میتوانند پزشک را در تشخیص ناشنوایی عملکردی یاری دهند.
همچنین تومور وستیبولار شوانوما مورد دیگری است که علتی ناشایع و در عین حال مهم کمشنوایی حسیعصبی است.
وز وز گوش و عدم تعادل ممکن است نشانههای ابتدایی این بیماری باشند. کمشنوایی یکطرفه به همراه قدرت تمایز گفتار ضعیف، معمولاً وجود دارد. آزمونهای اختصاصی شنوایی، محل ضایعه را عصب گزارش میکنند.
اگر به این ضایعه مشکوک هستیم، مجرای گوش داخلی باید با امآرآی به همراه تزریق کنتر است، ارزیابی شود. وقتی که تومور بزرگ باشد، ممکن است اعصاب مغزی دیگر به ویژه عصب هفتم و عصب پنجم درگیر شوند و علائم ضایعه فضاگیر قابل مشاهده است.
اینتومور شایعترین تومور زاویه مخچهایپلی است. در هر بیماری که مبتلا به کمشنوایی حسیعصبی یکطرفه یا وز وز گوش یکطرفه است، باید به فکر این بیماری باشیم.
درمان انتخابی برای این بیماران جراحی است. بیماری منیر نیز یکی دیگر از موارد است که موجب کمشنوایی حسیعصبی نوسانی و پیشرونده میشود.
درگیری معمولاً یکطرفه است. مورد دیگر پیرگوشی است که این کمشنوایی شروعی تدریجی و پیشرونده دارد و شایعترین علت کمشنوایی حسیعصبی در سنین بالا را تشکیل میدهد.
بیشتر بیماران بالای 65 سال قدری کمشنوایی دارند. این عارضه هر دو گوش را درگیر میکند و تحتتأثیر عوامل زمینهای مانند ژنتیک، بیماریهای سیستمیک و در معرض صدا قرار گرفتن است.
بیشترین یافته پاتولوژیک آتروفی جسم سلولی نورونهای شنوایی است. کمشنوایی ابتدا در فرکانسهای بالاست و به صورت عدم توانایی در تمایز گفتار در محیطهای پر سر و صدا ظاهر میشود.
سپس فرکانسهای پایین و متوسط نیز درگیر میشود. بسیاری از اشخاص مبتلا به این بیماری در تمایز گفتار ضعف دارند و دچار عدم تحمل صدای بلند هستند.
این دسته از بیماران در استفاده از سمعک مشکل دارند، زیرا محدوده باریکی از شدت اصوات برایشان قابل تحمل است.
با وجود این وقتی که کمشنوایی به حدود 30،35 دسیبل برسد، استفاده از سمعک باید مد نظر قرار گیرد.
بیماریهای عمومی: بسیاری از اختلالات سیستمیک، شخص را دچار اختلالات شنوایی حسیعصبی میکند.
فشار خون بالا و دیابت موجب آسیب عروقی میشود که زمینه انسداد عروقی گوش در ناحیهحلزون و اطرافاش را فراهم میآورد.
بیماری کلاژنواسکولار مانند آرتریتروماتوئید، میتوانند موجب کمشنوایی شوند.
بسیاری از افراد از کمشنوایی یکطرفه خویش آگاه نیستند و تنها زمانی متوجه میشوند که گوش طرف مقابل نیز درگیر شود.
کمشنوایی ممکن است اولین تظاهر یک بیماری سیستمیک باشد.
ج) کری ناگهانی: وقتی که دلیل مشخصی برای کمشنوایی حسیعصبی ناگهانی پیدا نشود، این حالت، کری ناگهانی یا همان سکته گوش نامیده میشود که مورد بحث قرار گرفت.
بیشتر بخوانید:
مراقبت از گوش کوچولوها
هندزفری قاتل گوش!
نشانه های وجود جرم در گوش