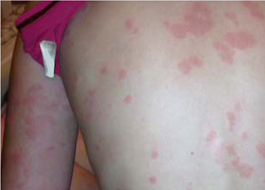
كهير مزمن
كهیر مزمن، كهیر به ضایعات برجسته در اندازههای مختلف كه معمولا با علائم پرخونی، خارش یا سوزش پوست همراه میباشد، گفته میشود كه چنانچه از نوع كهیر عروقی نباشد، قرمزی آن با فشار برطرف میشود. كهیر مزمن، به كهیری گفته میشود كه به مدت شش هفته، هر روز یا بیشتر روزها وجود داشته باشد. كهیر مزمن یك ضایعه پوستی شایع است كه 3-1 درصد افراد جامعه را گرفتار میكند. تقریبا در نصف این بیماران كهیر همراه آنژیوادم است. از نظر اتیولوژی علتهای كهیر مزمن هتروژنوس بوده و بر همین اساس به چند گروه تقسیم میشوند: كهیر فیزیكی 35 درصد، كهیراتوایمیون 24 درصد و كهیر ایدیوپاتیك 28 درصد موارد كهیر مزمن را تشكیل میدهند.
از علل كمتر شایع سودوآلرژی 4 درصد، عفونت موضعی 4 درصد و كهیر واسكولیت 5 درصد موارد را شامل میشوند. در 55-30 درصد موارد، كهیر مزمن در سیر بیماری خود به خود بهبود مییابد. كهیر فیزیكی معمولا به دنبال محركهای فیزیكی رخ میدهد و حدودا 2-1 ساعت باقی میماند. كهیر ایدیوپاتیك مزمن معمولا از روی علائم بیمار قابل افتراق از كهیر اتوایمیون مزمن نیست؛ هر چند كه شدت علائم در نوع كهیر ایدیوپاتیك شدیدتر گزارش میشود. علل كهیر مزمن معمولا مشخص نیست و علل بالقوه مثل داروها، غذاها، عفونتها، بیماریهای اتوایمیون و بدخیمیها را برای آن ذكر میكنند. یكسوم بیماران كهیر مزمن ایدیوپاتیك آنتیبادی علیه گیرنده fcεRIα دارند كه میتوان حضور این آنتیبادی را در این بیماران به روشهای مختلفی مثل تست تزریق سرم اتولوگ، تست تزریق پلاسمای اتولوگ به بیماران و بررسی بیان ماركرهای CD63 و CD203 بر روی بازوفیلهای فعال شده بیماران سنجید.
همچنین بعضی بیماریهای اتوایمیون كبدی یا تیروئیدی نیز میتوانند باعث بروز كهیر مزمن گردند كه آن را میتوان توسط آنتیبادی ضدتیروئید یا كبدی تشخیص داد. در برخی موارد عفونت با میكروب هلیكوباكتر پیلوری را علت بروز كهیر ایدیوپاتیك ذكر میكنند. درمان معطوف به برطرف كردن عامل زمینهای است و جهت درمان علائم آنتیهیستامینهای خوراكی نسل دوم تجویز میشود؛ مانند لوراتادین، فكسونادین و لووسیتریزین. در صورت عدم پاسخ داروهایی مثل داكسپین یا آنتیهیستامین گروه H1 یا داروی آنتاگونیست، لوكوترین به درمان خط اول افزوده میگردد. در صورت عدم پاسخ به این داروها درمان با داروهی دیگری، بسته به شدت بیماری به كار گرفته میشود كه شامل كورتیكواستروئید سیستمیك، ایمونوگلوبولین داخل وریدی و پلاسما فورزیس است. در مرحله بعد، داروهایی مثل سیكلوسپورین (كه در 75 درصد بیماران موثر است) سولفاسالازین، متوتروكسات، استانازول، رافكسیب و سیكلوفسفامید تجویز میشود. در اكثر موارد كهیر ایدیوپاتیك و فیزیكی، برخلاف كهیر اتوایمیون، به درمانهای خط اول، یعنی آنتیهیستامین نسل دوم، پاسخ مناسبی میدهند و كمتر نیاز به داروهای با عوارض بیشتر (مثل سیكلوسپورین) پیدا میكنند.